
Остеохондрозата е заболяване, при което се диагностицират дегенеративно-дистрофични промени в хрущялните тъкани на гръбначния стълб, придружени също от нарушения в структурата и функционалността на междупрешленните дискове. В зависимост от местоположението на увредената тъкан се разграничава остеохондроза на цервикалната, гръдната и лумбалната област.
Според медицинската статистика симптоми на остеохондроза се наблюдават при 50-90% от населението. Средната възраст на поява на остеохондроза е 30-35 години. При неблагоприятни условия признаците на остеохондроза могат да се появят в по-ранен период, особено при продължителни неравномерни натоварвания на гърба, краката и последствията от наранявания.
Какво е остеохондроза?
Остеохондрозата е заболяване на гръбначния стълб, при което възникват дегенеративни и дистрофични лезии на междупрешленните дискове. С развитието на остеохондрозата дегенеративно-дистрофичните лезии се разпространяват в тъканите на прешлените.
Основният признак, показващ развитието на заболяването остеохондроза, е болката във врата, гърба и лумбалната област; докато напредва, болката се "ирадиира" към ръцете, гърдите, раменете и горната част на бедрата. С отрицателната динамика на остеохондрозата започва атрофия на мускулната тъкан, сензорни нарушения и дисфункция на вътрешните органи, провокирани от тяхното компресиране и изместване. При липса на своевременно лечение остеохондрозата се развива до нелечимо състояние.
Причини за остеохондроза
Основният фактор за развитието на остеохондроза е неравномерното натоварване на гръбначния стълб. Често срещана причина за неправилно разпределение на натоварването е навикът да носите чанта на едно рамо или в една ръка, неправилна позиция на седене, спане на прекалено мек матрак, висока възглавница и носене на анатомично неправилни видове обувки.
Допълнителни рискови фактори включват липса на физическа активност, заседнал начин на живот, наднормено тегло, наранявания на гърба, долните крайници, плоски стъпала и други заболявания на опорно-двигателния апарат, както и свързани с възрастта дегенеративни процеси, дължащи се на възрастови промени в кръвоснабдяването на гръбначния стълб.
Следните фактори също могат да играят роля в етиологията на остеохондрозата:
- физическо пренапрежение на тялото;
- нервно-емоционално изтощение;
- метаболитни нарушения, отравяния, заболявания на стомашно-чревния тракт, които предотвратяват пълното усвояване на хранителните вещества;
- професионални рискове, по-специално работа на вибрационни платформи;
- генетично предразположение;
- лоша стойка в периода на активен растеж, сколиоза;
- носенето на неудобни обувки (тесни, токчета);
- продължителна и/или редовна дехидратация;
- лоша диета, хиповитаминоза;
- пушене;
- бременност, особено многоплодна бременност, в комбинация с неразвит мускулно-лигаментен апарат (поради изместване на центъра на тежестта на тялото).
Етапи на развитие на остеохондроза

Остеохондрозата в динамиката на заболяването преминава през четири етапа:
- Етап 1 (степен) остеохондроза се характеризира с начален стадий на патология в nucleus pulposus на междупрешленния диск. Поради прекомерно натоварване започва процесът на дехидратация (дехидратация) на ядрото, което води до намаляване на височината на диска и появата на пукнатини във фиброзния пръстен. Симптомите на този етап, като правило, отсъстват; може да възникне малък дискомфорт при продължителен престой в неудобна статична позиция или активно движение;
- на етап 2 намаляването на височината на дисковете води до намаляване на разстоянието между прешлените и увисване на гръбначните мускули и връзки. Това води до повишена подвижност на прешлените със засегнати дискове, което е опасно поради тяхното изместване или приплъзване. През втория стадий на заболяването се появяват дискомфорт и болка, особено при определени видове натоварване, движения, позиции;
- Остеохондрозата 3 степен (степен) се характеризира с образуване на пролапси и издатини на междупрешленните дискове и може да бъде придружена от сублуксации и/или развитие на артроза на междупрешленните стави. При някои видове движения пациентите усещат скованост, липса на подвижност, може да се появи чувство на изтръпване и изтръпване в крайниците. На този етап от остеохондрозата болката се усеща ясно в гърба, шията, лумбосакралната област или областта на опашната кост, в зависимост от местоположението на засегнатите дискове;
- в стадий 4 на остеохондрозата тялото се опитва да коригира последствията от хипермобилността на прешлените и да се адаптира към нарушената функционалност на гръбначния стълб. В местата на контакт между прешлените се образуват остеофити, нови костни образувания, подобряващи фиксацията на прешлените. Въпреки това, в някои случаи остеофитите могат да причинят прищипване на нервите и нараняване на прешлените. Фиброзната анкилоза започва в междупрешленните дискове и ставите. При липса на микротравми и прищипани нервни коренчета симптомите на заболяването отшумяват.
Симптоми на остеохондроза

Основните симптоми на остеохондроза са чувство на дискомфорт и/или болка във врата и гърба. Тежестта на усещанията и наличието на допълнителни симптоми зависят от стадия на заболяването. При преглед на пациента и събиране на анамнеза, специалистът провежда първична диагноза, предполагайки наличието на остеохондроза чрез визуално откриваема кривина на гръбначния стълб, наблюдавана в напречната или надлъжната равнина на гръбначния стълб. Патологиите на междупрешленните дискове на цервикалния и лумбалния отдел на гръбначния стълб са много по-чести от дегенеративните и дистрофични промени в гръдната кост.
Признаците за остеохондроза, усещани от пациента, включват периодично или постоянно чувство на умора в гърба, лека или силна болка, в зависимост от стадия на заболяването. Болката може да бъде локализирана във врата, гърба, гърдите, раменния пояс, което затруднява и ограничава движенията на горните крайници.
Клиничната картина на остеохондрозата до голяма степен зависи от локализацията на патологията, степента на развитие на процеса и индивидуалните характеристики на пациентите. Патологията на междупрешленните дискове, изместванията, издатините, херниите и растежът на остеофити водят до различни последствия. Сред най-честите са нарушения на нормалното кръвообращение в тъканите, прищипани нервни окончания, дисфункция на гръбначния канал, оток, фиброза на тъкани и структури. Такива последствия могат да бъдат придружени от много различни симптоми, което води до погрешно диагностициране на заболявания.
Най-честите и характерни симптоми на остеохондроза включват следното:
- болка в гърба, шията, долната част на гърба, раменния пояс, областта на ребрата;
- дискомфорт, скованост в движенията на тялото, възникващи при определени позиции на тялото, навеждане, обръщане, повишено мускулно напрежение;
- усещане за изтръпване на горните и долните крайници;
- мускулен и ставен дискомфорт, мускулни спазми;
- главоболие, замайване, повишена умора;
- болка в областта на сърцето;
- нарушена чувствителност на ръцете;
- мускулна хипотония.
Симптомите на остеохондрозата варират в зависимост от местоположението на патологията:
- при остеохондроза на шийния отдел на гръбначния стълб преобладава болката във врата, ръцете и раменния пояс, излъчваща се в областта на лопатката и рамото; забелязват се главоболие, световъртеж, мигащи "петна" или петна пред очите и шум в ушите;
- ако гръдният отдел на гръбначния стълб е засегнат, болката се локализира в гърдите, сърцето, вътрешната повърхност на рамото, областта на подмишниците, също се отбелязва респираторен дискомфорт, възможно е недостиг на въздух;
- Остеохондрозата на лумбосакралния гръбначен стълб се проявява с болка в долната част на гърба, излъчваща се към краката, горната част на бедрата или тазовите органи, често придружена от сексуална дисфункция.
Повърхностните симптоми - умора в гърба, болка - могат да показват не само наличието на остеохондроза, но и добавянето на други заболявания или развитието на други патологични процеси и нарушения, които не са свързани с дегенерация на междупрешленните дискове. Диагнозата "остеохондроза" може да бъде поставена само от специалист, а самолечението при такива симптоми е неприемливо.
Класификация на остеохондроза
Видовете остеохондроза се разграничават според няколко принципа. В зависимост от местоположението на патологията се разграничават остеохондрозата на цервикалния, гръдния, лумбалния, сакралния или смесен, комбиниран тип заболяване. Според клиничните прояви остеохондрозата на различни локализации се разделя на подвидове в зависимост от идентифицираните симптоми и клиничната картина като цяло.
Остеохондроза на шийните прешлени:
- в зависимост от вида на рефлексния синдром се идентифицират цервикалгия, цервикокраниалгия, цервикобрахиалгия с различни прояви (вегетативно-съдови, невродистрофични, мускулно-тонални);
- ако резултатът от теста за радикуларен синдром е положителен, се диагностицира дискогенно увреждане на корените на цервикалния гръбначен стълб.
За патология на гръдното ниво има:
- при рефлексни синдроми - торакалгия с вегетовисцерални, невродистрофични или мускулно-тонални прояви;
- чрез радикуларно - дискогенно увреждане на корените на гръдната област.
При остеохондроза на лумбосакралното ниво се диагностицира следното:
- в зависимост от вида на рефлексния синдром - лумбаго (лумбаго), лумбодиния, лумбоишиалгия с вегетативно-съдови, невродистрофични или мускулно-тонални прояви;
- радикуларен синдром показва дискогенно увреждане на корените на лумбосакралната област;
- радикуларен съдов синдром показва радикулоисхемия.
Диагностика на остеохондроза
За поставяне на диагнозата се използват инструментални методи за изследване:
- рентгеново изследване на гръбначния стълб;
- миелография;
- неврологично изследване на чувствителност, рефлекси.
Допълнителните методи, предписани за диференциране и изясняване на диагнозата и етапа на патологията, включват:
- компютърна томография на гръбначния стълб (КТ);
- ядрено-магнитен резонанс (ЯМР);
- ядрено-магнитен резонанс (MRI).
Инструкции за лечение на остеохондроза
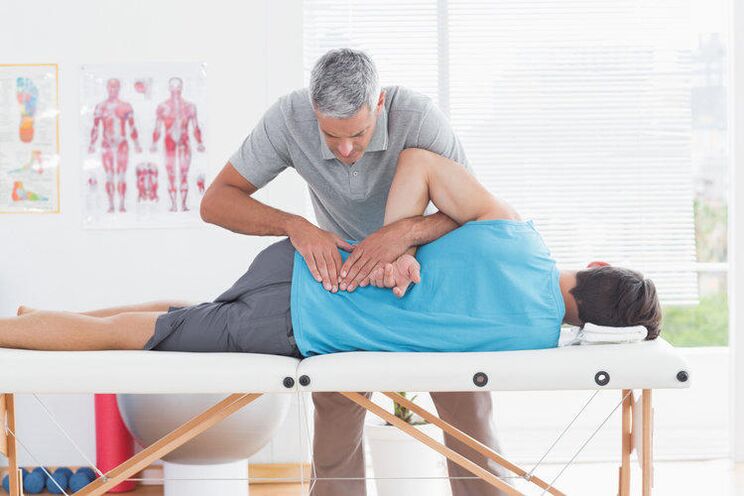
Лечението се основава на интегриран подход и в зависимост от стадия продължава от 1 до 3 месеца интензивна терапия и 1 година поддържащи мерки за консолидиране на резултата и предотвратяване на рецидиви.
Терапията на заболяването остеохондроза се провежда в две посоки, в зависимост от степента на остеохондрозата и здравословното състояние на пациента. Консервативното лечение на заболяването се състои в приемане на лекарства и изпълнение на набор от упражнения. Хирургичното лечение в почти всяка ситуация не може да бъде метод на първи избор и се предписва при липса на положителна динамика или прогресия на заболяването на фона на продължителна консервативна терапия.
В допълнение към медицинските методи на лечение е необходимо да се спазват общите препоръки за остеохондроза: спазвайте диета, вземете необходимите мерки за рехабилитация.
Консервативно лечение на остеохондроза
Консервативната терапия е насочена към облекчаване на болката, нормализиране на функционалността на гръбначния стълб и предотвратяване на негативни промени.
Консервативното лечение на остеохондроза включва следните видове терапия:
- лекарствена терапия. Лекарствата за остеохондроза се използват за облекчаване на болкови синдроми, възпалителни процеси в тъканите и нормализиране на метаболитните процеси в организма. В случай на синдром на силна болка се препоръчва използването на лекарствени блокади на нервните окончания, които също спомагат за намаляване на тежестта на мускулно-тоничния синдром. Разграничават се следните видове блокади: блокада на тригерна точка, вътрекостна, фасетна, паравертебрална, епидурална;
- физиотерапевтични методи. Физиотерапевтичните процедури спомагат за намаляване на болката, засилват ефекта на лекарствата, а също така се използват по време на рехабилитационния период. Най-честата употреба са ултразвукови вълни, магнитни полета, нискочестотни токове и лазерни лъчи;
- методи на физикална терапия (ЛФК) и кинезитерапия. Набор от специални упражнения, когато се изпълнява редовно и правилно, помага за коригиране на стойката, укрепване на мускулния корсет, лигаментния апарат, нормализиране на мускулната функция, намаляване на компресията на нервните влакна и предотвратяване на усложненията на остеохондрозата. Методите на тренировъчната терапия и кинезитерапевтичните процедури са насочени към нормализиране на метаболитните процеси, възстановяване на пълноценното хранене на междупрешленните дискове, възстановяване на местоположението на прешлените и дисковете между тях и равномерно разпределение на натоварването в опорно-двигателния апарат;
- масаж. Техниките за ръчен масаж се използват за подобряване на кръвоснабдяването на тъканите, облекчаване на мускулни спазми и напрежение и като цяло подобряване на кръвообращението. Хидромасажът като посока на терапевтична дейност, в допълнение към изброените ефекти, спомага за нормализиране на функционирането на нервната система на тялото;
- мануална терапия. Методите за мануална терапия се избират индивидуално. Целенасоченият ефект върху мускулно-скелетната система на тялото спомага за подобряване на кръвообращението, лимфната циркулация, подобрява обмяната на веществата, помага за коригиране на подвижността на опорно-двигателния апарат, укрепва имунната система и служи като средство за предотвратяване на усложненията на остеохондроза;
- тракционна терапия (тракция) на гръбначния стълб с помощта на специално оборудване. Целта на манипулациите е да се увеличи междупрешленното пространство до нормални параметри и да се коригират структурните нарушения на гръбначния стълб.
Остеохондроза: лекарствена терапия
При лечението на остеохондроза лекарствата са насочени към намаляване на тежестта на симптомите, подобряване на процесите на кръвоснабдяване на тъканите и тяхната регенерация. Остеохондрозата не може да се излекува само с лекарства; терапията трябва да бъде комбинирана, включително комплекси от упражнения, диета и превантивни мерки.
При липса на изразени дистрофични промени и болка, приемането на лекарства без предписание на специалист може да се счита за неоправдано.
Лекарства, използвани за облекчаване на болката и лечение на остеохондроза:
- противовъзпалителна група;
- антиоксидантни препарати: витамини С (под формата на аскорбинова киселина), Е (токоферол ацетат), N (тиоктова киселина);
- средства за подобряване на кръвоснабдяването на тъканите, витамини от група В (главно В3);
- препарати за регенерация и/или предотвратяване на дегенерация на хрущялна тъкан, хиалуронова киселина.
Лекарствата могат да се предписват както под формата на мехлеми, кремове за локално приложение за болка, така и за перорално приложение и инжекции.
В случай на остри усложнения се използват лекарства за блокиране на нервните окончания.
Остеохондроза: диетично хранене на пациента
Принципите на диетата се основават на необходимостта от подобряване на метаболитните процеси, насищане на тялото с основни хранителни вещества, витамини, минерали и включване на храни с високо съдържание на антиоксиданти, полиненаситени мастни киселини и съединения, които насърчават регенерацията на хрущялната тъкан. Режимът на пиене, препоръчан при остеохондроза, е насочен към предотвратяване на дехидратацията на тялото, което може да повлияе негативно на засегнатите тъкани. Трябва да ядете на малки порции, 5-6 пъти на ден.
Основата на диетата са млечни и ферментирали млечни продукти, постно месо, птици, риба, пресни зеленчуци, плодове, ядки и семена, зърнени храни и гъби. Особено се препоръчва в диетата да се включат месни и рибни желета, желирани меса, желирани ястия и да се използва екстра върджин зехтин без термична обработка (за обличане на салати).
Предпочитани методи за обработка на храната: задушаване, печене, варене. Ограничете приема на брашно и сладкарски изделия, мазни храни, пикантни, солени ястия и подправки, консерви и пушени храни, силни месни бульони, бобови растения, захар и плодове с високо съдържание на захар (грозде). През деня трябва да пиете най-малко 1,5 литра течност, като предпочитате чиста и минерална вода, компоти от сушени плодове, неподсладени плодови напитки и билкови чайове. Трябва да ограничите количеството силен черен чай, кафе, сладки газирани напитки и алкохол.
Усложнения при остеохондроза
Неспазването на предписаното лечение, продължителното избягване на лекар и липсата на лечение за остеохондроза допринася за прогресирането на заболяването и провокира развитието на усложнения, патологии и нови заболявания, като:
- херния на междупрешленните дискове (гръбначна херния);
- издатина;
- кифоза;
- радикулит;
- солни отлагания в междупрешленното пространство;
- инсулти на гръбначния мозък;
- намаляване на мускулната маса на крайниците, мускулна атрофия поради нарушения на кръвоснабдяването;
- парализа на долните крайници.
Въпреки факта, че остеохондрозата от степен 4 може да протече без изразени симптоми и болка, напредналата остеохондроза е най-опасната за развитието на сериозни усложнения и може да доведе до увреждане на пациента.
Профилактика на остеохондроза

Причините за остеохондрозата са свързани главно с липсата на внимание към нуждите на тялото, лошото хранене и прекомерния стрес върху тялото. За да се предотврати появата на патологични промени в гръбначния стълб и да се ограничи динамиката на съществуващата остеохондроза, се препоръчва да се спазват общите принципи на здравословния начин на живот:
- елиминиране на възможността за липса на физическа активност: умерени спортове: упражнения, бягане, плуване, колоездене, ски, гимнастика, безконтактна борба и др.;
- Когато работите или извършвате други дейности, които включват продължително статично положение, трябва да правите почивки за загряване на всеки 45 минути, за да възстановите кръвообращението. Ако трябва да седите дълго време, трябва да изберете правилните столове, столове, които осигуряват опора за гръбначния стълб, да гарантирате спазването на стандартите за позицията на ръцете ви на масата, краката на пода или специална стойка, да се научите да поддържате позата си (изправен гръб, отпуснати рамене);
- за нощен сън трябва да изберете еластичен, за предпочитане ортопедичен, матрак с равна повърхност, избягвайте високи или твърде плоски възглавници;
- ако е необходимо, повдигайте и/или носете тежки предмети, избягвайте дръпвания при повдигане на тежести от полуклекнало положение, използвайте специални колани, които поддържат долната част на гърба;
- избор на ортопедични правилни обувки: с подходяща ширина на крака, без високи токчета и навременната им подмяна ще помогне за намаляване на натоварването на гръбначния стълб, това е особено важно за жените по време на периода на раждане на дете. През лятото не трябва да пренебрегвате възможността да ходите боси по неравни повърхности; това укрепва мускулите на стъпалото и облекчава напрежението от опорно-двигателния апарат;
- Правилната диета и режим на пиене допринасят за цялостното здраве и поддържат нормалния метаболизъм;
- Ако сте склонни към повишена емоционалност, тревожност с мускулна спазматична реакция към стрес, струва си да научите методи за релаксация, както и редовно да провеждате курсове по възстановителен масаж.





































